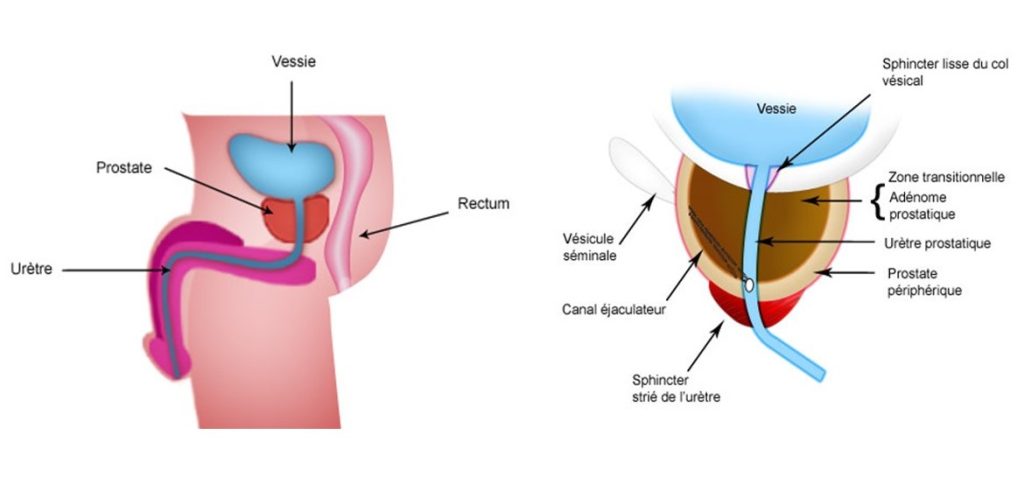
Des études épidémiologiques ont examiné le rôle de nombreux facteurs dans la survenue du cancer de la prostate sans pouvoir identifier de facteurs significativement associés au risque de cancer de la prostate. Des études complémentaires sont nécessaires pour pouvoir conclure à l’existence d’une association entre ces facteurs et le risque de cancer de la prostate.
Apports alimentaires
Régime inflammatoires
Il semblerait qu’un régime alimentaire riche en aliments pro-inflammatoires (viandes rouges, charcuteries ou aliments riches en graisses saturées) augmente le risque de développer un cancer de la prostate (Zhu, 2019). Des études ont observé qu’un indice inflammatoire élevé est associé à une augmentation du risque de cancer de la prostate, pouvant aller jusqu’à 74% de risque en plus par rapport à un indice inflammatoire faible.
Régime hyper insulinémiques
Une alimentation conduisant à une élévation chronique de l’insuline dans le sang semble augmenter le risque de cancers de la prostate agressifs (Langlais, 2022). L’insuline est une hormone qui régule le taux de sucre dans le sang. Une production excessive d’insuline, souvent liée à une consommation importante de sucres et d’aliments transformés, peut stimuler la croissance de cellules cancéreuses de la prostate.
Macronutriments (protéines, glucides et lipides)
Les études n’ont pas trouvé d’association entre la consommation totale de protéines et le risque de cancer de la prostate. Cependant, une consommation élevée de protéines laitières (fromage, yaourt, etc) est liée à une légère augmentation du risque.
Concernant les glucides, les résultats sont mitigés. Deux études montrent que la consommation de boissons sucrées augmenterait le risque. Mais d’autres travaux sur l’index glycémique (capacité d’un aliment à faire monter la glycémie) ou la charge glycémique (quantité de glucides) n’ont pas trouvé d’association claire.
Enfin, les acides gras trans, présents dans de nombreux aliments ultra-transformés, sont associés à un risque accru de 49% de développer un cancer de la prostate (Michels, 2021).
Calcium
Un apport en calcium supérieur aux doses quotidiennes recommandées (environ 1000 mg/jour) est associé à un risque accru de développer un cancer prostatique (Wilson, 2015). Les mécanismes sous-jacents d’un apport élevé en calcium et le risque de cancer de la prostate de haut grade nécessitent plus d’études.
Vitamine D
Plusieurs études épidémiologiques ont fait état d’une association entre de faibles niveaux de vitamine D et un risque plus élevé de cancer de la prostate. La 1,25-dihydroxy vitamine D a des effets antiprolifératifs qui sont dirigés par la voie du récepteur nucléaire de la vitamine D (VDR), conduisant à l’expression de gènes impliqués dans l’arrêt du cycle cellulaire, l’apoptose et la différenciation des cellules. Pour de faibles concentrations plasmatiques de vitamine D, les preuves suggérant un risque accru de cancer de la prostate sont limitées (Bellamri, 2019). Des études plus détaillées sont nécessaires pour élucider les rôles essentiels de la vitamine D dans le développement du cancer de la prostate.
Consommation d’aliments spécifiques
La viande rouge et la charcuterie augmentent légèrement le risque, surtout la charcuterie. Le poisson n’a pas d’effet.
Les produits laitiers, surtout le lait de vache, semblent augmenter le risque. Les yaourts auraient un effet similaire. Le rôle de la consommation de produits laitiers à forte teneur en matières grasses dans le risque du cancer de la prostate est confirmé par des études menées in vitro dans lesquelles le lait a modulé et favorisé la prolifération des lignées cellulaires cancéreuses LNCaP et PC-3. La consommation de graisses saturées, un apport élevé en calcium, une diminution des niveaux circulants de 1,25-dihydroxy-vitamine D (la forme active de la vitamine D) et une augmentation des niveaux de facteur de croissance analogue à l’insuline 1 (IGF-1) sont plusieurs mécanismes potentiels par lesquels la consommation de lait et de produits laitiers peut avoir un impact sur l’incidence et la progression du cancer de la prostate (Bellamri, 2019).
Les résultats sur la tomate, riche en lycopène, sont contradictoires. Son effet protecteur n’est pas démontré.
Les produits à base de soja (tofu, edamame, etc.) et les légumineuses (lentilles, pois chiches, etc.) riches en phytoestrogènes pourraient avoir un effet protecteur.
Le café pourrait légèrement protéger contre les cancers localisés, mais son effet reste discuté.
Alcool et tabagisme
La plupart des études montrent que la consommation d’alcool n’augmente pas le risque de cancer de la prostate, ni le risque de cancer agressif.
La majorité des études épidémiologiques n’ont pas trouvé de lien entre le tabagisme et le risque global de cancer de la prostate. Cependant, certaines études suggèrent que le tabac pourrait augmenter le risque de cancers plus agressifs. Une récente méta-analyse a montré que les fumeurs actuels avaient un risque plus élevé de développer un cancer de la prostate mortel comparé aux non-fumeurs (Al-Fayez, 2023). L’utilisation du tabac sans fumée (par exemple le snus) est également associée à un risque plus important de mortalité par cancer de la prostate.